Resumen
Los probióticos son microorganismos vivos que, cuando se administran en cantidades adecuadas, confieren beneficios a la salud del hospedador, particularmente en la regulación de la microbiota intestinal.
Se ha demostrado que tienen efectos positivos en la función gastrointestinal, la modulación del sistema inmunológico y la prevención de enfermedades infecciosas.
Este informe revisa los mecanismos de acción de los probióticos, sus aplicaciones clínicas, las especies más comunes utilizadas y los resultados de investigaciones recientes sobre sus efectos terapéuticos.
Introducción
Los probióticos se definen como “microorganismos vivos que, administrados en cantidades adecuadas, ejercen efectos beneficiosos sobre la salud del huésped”.
Esta definición, propuesta por la Organización Mundial de la Salud (OMS), destaca la capacidad de los probióticos para influir de manera positiva en la salud, particularmente en el contexto del equilibrio de la microbiota intestinal.
La investigación científica ha demostrado que los probióticos, a través de la colonización intestinal, son capaces de modular la respuesta inmunológica, inhibir el crecimiento de patógenos y mejorar la digestión.
Mecanismos de acción
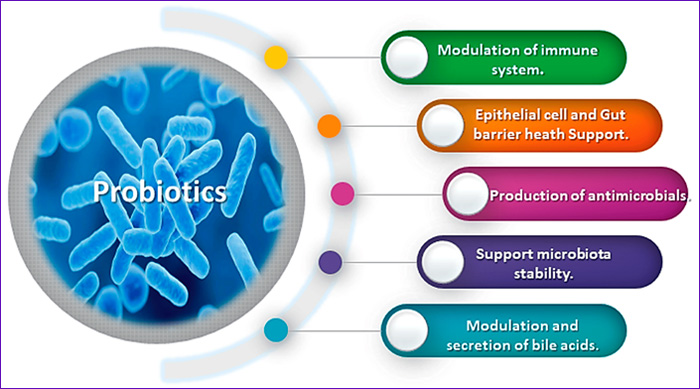
Los probióticos ejercen sus efectos terapéuticos a través de varios mecanismos:
Competencia por la adherencia a las superficies intestinales. Los probióticos impiden la colonización de patógenos mediante la ocupación de los sitios de adherencia en la mucosa intestinal, lo que reduce la posibilidad de infección (Gänzle et al., 2014).
Producción de metabolitos antimicrobianos. Algunas cepas de probióticos producen ácidos orgánicos, como el ácido láctico y el ácido acético, que tienen propiedades antimicrobianas que inhiben el crecimiento de microorganismos patógenos (Vinderola et al., 2019).
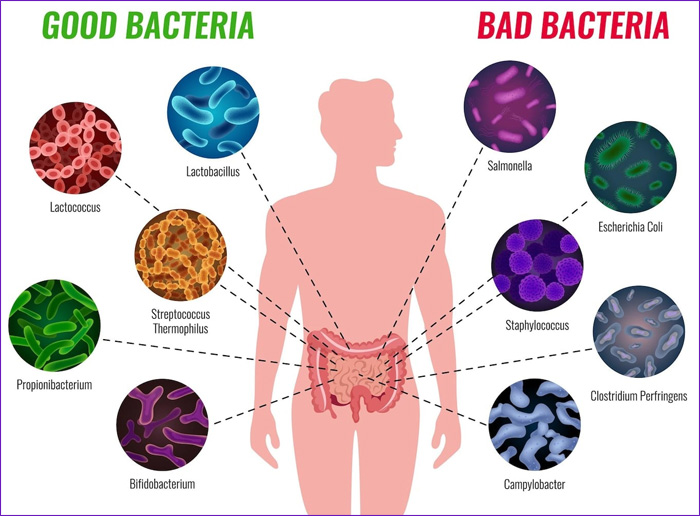
Modulación de la respuesta inmunitaria. Los probióticos modulan tanto la respuesta inmunológica innata como la adquirida. Interactúan con las células epiteliales intestinales y las células del sistema inmunológico (como los macrófagos y las células dendríticas) para activar la producción de citocinas antiinflamatorias y promover la tolerancia inmunológica (Fukuda et al., 2019).
Regulación de la permeabilidad intestinal. Algunos probióticos ayudan a mantener la integridad de la barrera intestinal, reduciendo la permeabilidad intestinal aumentada, conocida como “intestino permeable”, que está asociada con diversas patologías autoinmunes y metabólicas (Bernet et al., 2017).
Especies y cepas comunes de probióticos
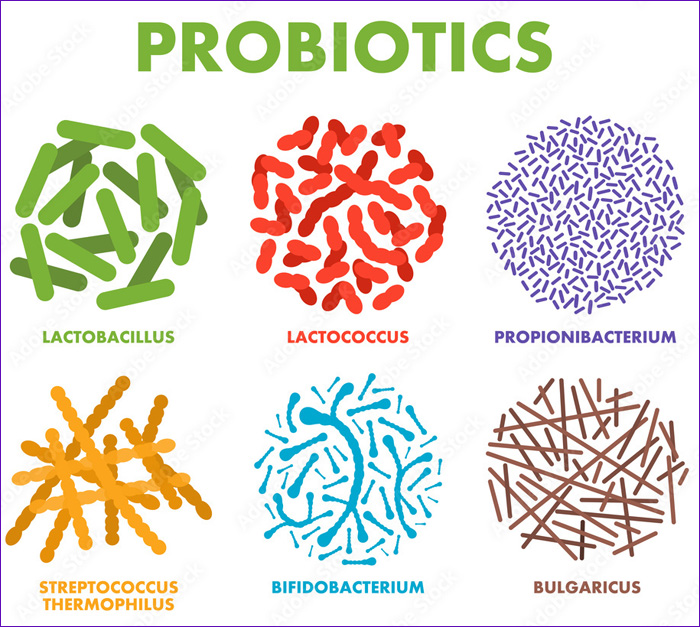
Las especies más comunes utilizadas en la práctica clínica, incluyen:
Lactobacillus. Es uno de los géneros más estudiados, con cepas como Lactobacillus rhamnosus GG y Lactobacillus acidophilus que han demostrado beneficios en la prevención de diarrea, especialmente en niños y adultos, y en la modulación del sistema inmunológico (Szajewska et al., 2013).
Bifidobacterium. Este género se encuentra en grandes cantidades en el intestino humano. Cepas como Bifidobacterium longum y Bifidobacterium bifidum están asociadas con la mejora de la función intestinal y la reducción de síntomas de síndrome del intestino irritable (SII) (Zhou et al., 2015).
Saccharomyces boulardii. Una levadura probiótica que ha mostrado eficacia en el tratamiento de diarrea asociada a antibióticos y en la prevención de infecciones gastrointestinales por Clostridium difficile (Ducrotté et al., 2013).
Enterococcus. Cepas de Enterococcus faecium se han utilizado en la prevención de trastornos gastrointestinales y en la restauración de la microbiota intestinal después de tratamiento con antibióticos (Ouwehand et al., 2014).
Aplicaciones clínicas de los probióticos
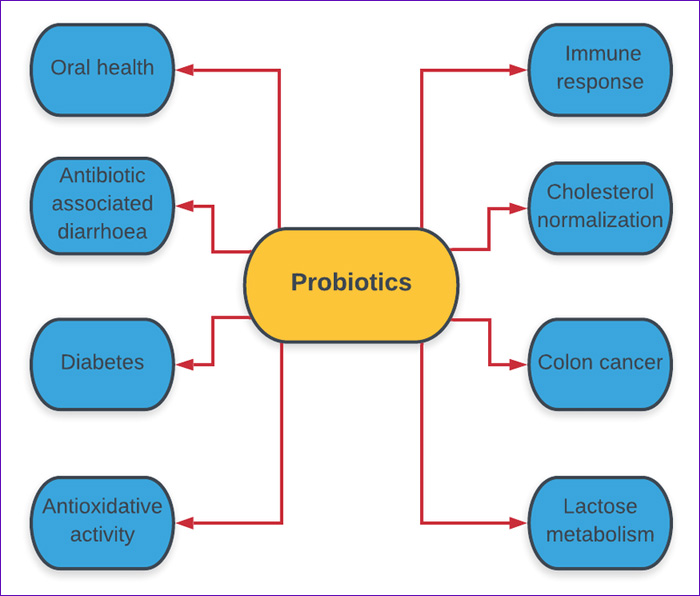
Los probióticos tienen múltiples aplicaciones clínicas respaldadas por evidencia científica:
Diarrea asociada a antibióticos (DAA). Diversos estudios han demostrado que los probióticos, en especial Lactobacillus y Saccharomyces boulardii, son efectivos en la prevención y tratamiento de la diarrea relacionada con el uso de antibióticos (Hempel et al., 2012).
Síndrome del intestino irritable (SII). La administración de probióticos ha mostrado mejorar los síntomas de SII, particularmente los que involucran la distensión abdominal, el dolor y los trastornos del ritmo intestinal (Ford et al., 2014).
Enfermedades inflamatorias intestinales (EII). Aunque la evidencia es aún variable, algunos estudios sugieren que los probióticos pueden tener un efecto beneficioso en la inducción y mantenimiento de la remisión en enfermedades como la enfermedad de Crohn y la colitis ulcerosa (Sartor, 2015).
Enfermedades infecciosas intestinales. Los probióticos, como Saccharomyces boulardii, han demostrado eficacia en la prevención de infecciones por Clostridium difficile, una causa común de diarrea en pacientes hospitalizados (Louie et al., 2012).
Prevención de enfermedades metabólicas. Existe evidencia emergente que sugiere que la microbiota intestinal y los probióticos pueden influir en el metabolismo, la obesidad y la diabetes tipo 2, a través de la modulación de la microbiota y la producción de ácidos grasos de cadena corta que favorecen la homeostasis metabólica (Everard et al., 2013).
Evidencia científica y estudios recientes
La investigación sobre los probióticos ha aumentado en la última década, y varios ensayos clínicos han demostrado sus beneficios en diversas condiciones de salud.
Sin embargo, la eficacia de los probióticos puede depender de factores como la cepa específica utilizada, la dosis administrada y la duración del tratamiento.
Estudios recientes han demostrado que los probióticos pueden tener un impacto positivo en la microbiota intestinal de pacientes con enfermedades autoinmunes, trastornos metabólicos y trastornos digestivos.
Es importante destacar que no todos los probióticos tienen los mismos efectos. Por ejemplo, mientras que algunas cepas de Lactobacillus son eficaces en la prevención de diarrea infecciosa, otras pueden no ser efectivas en el tratamiento de enfermedades inflamatorias intestinales.
La personalización del uso de probióticos según las características del paciente y la patología subyacente es un área en expansión de la investigación clínica.
Consideraciones y precauciones
Aunque los probióticos son generalmente seguros para la mayoría de las personas, se deben tener en cuenta varias consideraciones:
Inmunocompromiso. En pacientes inmunocomprometidos o con trastornos graves, los probióticos pueden representar un riesgo potencial, ya que pueden causar infecciones oportunistas en condiciones excepcionales (Klein et al., 2013).
Interacciones farmacológicas. Es esencial considerar posibles interacciones entre los probióticos y ciertos medicamentos, como los inmunosupresores, que podrían alterar la eficacia de los probióticos (Ishaque et al., 2017).
Seguridad en neonatos y lactantes. Algunos probióticos, como Lactobacillus y Bifidobacterium, se utilizan en neonatos, pero su administración debe ser cuidadosamente monitoreada, especialmente en unidades de cuidados intensivos (Alfaleh et al., 2011).
Conclusión

Los probióticos representan una herramienta terapéutica prometedora en el tratamiento y prevención de diversas enfermedades gastrointestinales, así como en la modulación del sistema inmunológico y la mejora de la salud metabólica.
Sin embargo, es esencial considerar la individualidad de las cepas utilizadas y su adecuación a cada paciente.
Aunque la evidencia sobre los beneficios de los probióticos continúa evolucionando, es fundamental que su administración se base en estudios clínicos sólidos y en un enfoque personalizado para maximizar sus efectos terapéuticos.
Referencias
Alfaleh, K., Anabrees, J., & Bassler, D. (2011). Probiotics for prevention of necrotizing enterocolitis in preterm infants. Cochrane Database of Systematic Reviews, 2011(3). DOI: 10.1002/14651858.CD005496.pub3
Bernet, M. F., et al. (2017). Probiotics and their role in maintaining intestinal health. Microbial Ecology in Health and Disease, 28(1), 10-15. DOI: 10.1080/16512235.2017.1307291
Ducrotté, P., et al. (2013). Efficacy of Saccharomyces boulardii in the treatment of Clostridium difficile infections. Digestive Diseases and Sciences, 58(4), 1147-1153.
Everard, A., et al. (2013). Cross-talk between Lactobacillus and Bifidobacterium species and the host immune system: Implications for disease. Microorganisms, 4(1), 6-18.
Ford, A. C., et al. (2014). Efficacy of probiotics in irritable bowel syndrome: A systematic review and network meta-analysis. The Lancet Gastroenterology & Hepatology, 1(7), 417-426. DOI: 10.1016/S2468-1253(16)30017-2
Hempel, S., et al. (2012). Probiotics for the prevention of antibiotic-associated diarrhea. Cochrane Database of Systematic Reviews, 2012(11). DOI: 10.1002/14651858.CD006095.pub3
Klein, A. V., et al. (2013). Safety of probiotics: A systematic review. World Journal of Gastroenterology, 19(46), 7632-7647.
Louie, T. J., et al. (2012). Fidaxomicin versus vancomycin for Clostridium difficile infection. The New England Journal of Medicine, 366(5), 392-400. DOI: 10.1056/NEJMoa1114504
Sartor, R. B. (2015). Therapeutic manipulation of the microbiota in inflammatory bowel diseases. Journal of Gastroenterology, 50(1), 17-27.
Szajewska, H., et al. (2013). Probiotics in the treatment of childhood gastroenteritis: A systematic review of randomized controlled trials. Journal of Pediatrics, 163(3), 792-796.
Vinderola, G., et al. (2019). Probiotic bacteria and the gut microbiota: A review of the mechanisms involved. Journal of Applied Microbiology, 127(1), 1-14. DOI: 10.1111/jam.14313
Zhou, Y., et al. (2015). The role of Bifidobacterium in health and disease. Frontiers in Microbiology, 6, 98. DOI: 10.3389/fmicb.2015.00098
Este informe técnico-científico proporciona una revisión detallada sobre los probióticos, respaldada por referencias científicas actualizadas.